07/12/2022
Le corps humain est une machine complexe, capable de résister à de nombreux chocs, mais parfois, un traumatisme inattendu peut entraîner des conséquences insoupçonnées. Parmi celles-ci, le syndrome de Morel-Lavallée, une affection souvent méconnue mais qui peut être particulièrement douloureuse et persistante. Que vous ayez subi une chute à vélo, un accident sportif ou tout autre impact tangentiel, il est essentiel de comprendre cette lésion rare mais significative. Cet article vise à éclairer ce syndrome, de ses origines à ses traitements, afin de vous offrir une compréhension complète et de vous aider à mieux dialoguer avec les professionnels de santé.
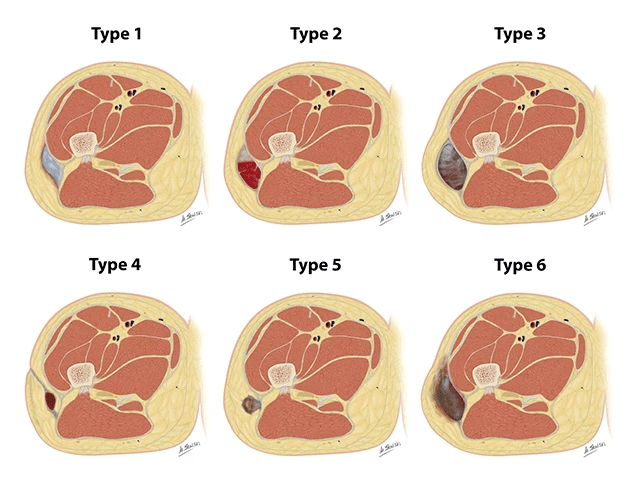
- Qu'est-ce que le Syndrome de Morel-Lavallée ?
- Les Symptômes Caractéristiques du Syndrome de Morel-Lavallée
- Où se Localise ce Syndrome ? Les Sites Fréquents
- Diagnostic: Comment Identifier une Lésion de Morel-Lavallée ?
- Options de Traitement: Une Prise en Charge Adaptée
- Tableau Comparatif: Traitements Aigus vs. Chroniques
- Complications Potentielles et Prévention
- Foire Aux Questions (FAQ) sur le Syndrome de Morel-Lavallée
- Conclusion
Qu'est-ce que le Syndrome de Morel-Lavallée ?
Le syndrome de Morel-Lavallée, nommé d'après le célèbre chirurgien du XIXe siècle Victor-Auguste-François Morel-Lavallée, est une lésion post-traumatique caractérisée par la formation d'une collection liquide sous la peau. Plus précisément, il s'agit d'un épanchement séro-hémolymphatique qui se produit lorsqu'une force de cisaillement importante sépare la graisse hypodermique des fascias musculaires sous-jacents. Imaginez la peau et les tissus sous-cutanés arrachés brutalement de l'aponévrose (la membrane fibreuse qui enveloppe les muscles): cette déchirure crée une cavité virtuelle.
Ce décollement, souvent causé par un choc tangentiel (un impact qui glisse sur la peau plutôt que de la percer), endommage et rompt les petits vaisseaux sanguins et surtout les capillaires lymphatiques qui relient ces couches de tissus. Le sang et la lymphe s'accumulent alors dans cette cavité nouvellement formée, créant ce que l'on appelle un sérome ou un hématome, qui peut atteindre un volume impressionnant. Au fil du temps, cette collection peut s'organiser et, suite à une réaction inflammatoire locale, une capsule fibreuse peut se former autour d'elle, rendant la lésion plus difficile à traiter. Il est crucial de comprendre que ce n'est pas une simple contusion, mais une véritable "fracture" des tissus cellulograisseux, nécessitant une prise en charge spécifique pour éviter les complications.
Les Symptômes Caractéristiques du Syndrome de Morel-Lavallée
Les signes et symptômes du syndrome de Morel-Lavallée peuvent varier en fonction de la phase (aiguë ou chronique) et de la présence ou non de complications. Initialement, et c'est souvent le cas après un événement traumatique comme une chute à vélo, la patiente peut présenter une tuméfaction. Cette tuméfaction est généralement douloureuse, bien délimitée et évolutive, signifiant qu'elle peut grossir avec le temps. Elle est souvent située sur la face antérieure de la jambe, mais d'autres localisations sont possibles.
Dans la phase aiguë, la masse peut être un véritable hématome. Cependant, à mesure que la lésion évolue vers la chronicité, elle peut se présenter sous la forme d'une masse indolore et compressible. Cette absence de douleur, paradoxalement, peut parfois retarder le diagnostic, car le patient peut ne pas consulter immédiatement. Malgré tout, même si la douleur est absente au repos, elle peut apparaître ou s'aggraver lors de certains mouvements ou pressions, par exemple, la position à genoux si la lésion se trouve au niveau de la rotule.
Une complication majeure et à surveiller attentivement est l'infection. Si la collection sérolymphatique se surinfecte, par exemple par une bactérie comme le streptocoque B, les symptômes peuvent devenir beaucoup plus graves. Cela peut entraîner l'apparition d'une cellulite infectieuse, voire d'une dermohypodermite nécrosante. Dans ce cas, la patiente présentera une douleur majeure de la jambe, souvent accompagnée de signes généraux d'infection tels que la fièvre et les frissons. Les analyses biologiques révéleront des marqueurs inflammatoires élevés, comme une Protéine C Réactive (CRP) très élevée et une hyperleucocytose (augmentation des globules blancs). Ces symptômes nécessitent une hospitalisation immédiate et une prise en charge médico-chirurgicale d'urgence.
Où se Localise ce Syndrome ? Les Sites Fréquents
Bien que la description classique du syndrome de Morel-Lavallée fasse souvent référence à la cuisse, cette lésion peut en réalité apparaître sur diverses parties du corps exposées à des forces de cisaillement. La localisation la plus fréquente est la région prépatellaire, c'est-à-dire la zone juste au-dessus de la rotule du genou. C'est un site particulièrement vulnérable aux traumatismes tangentiels lors de chutes directes sur le genou.
D'autres sites fréquemment touchés incluent :
- La face externe de la hanche (région trochantérienne) : Très exposée en cas de chute latérale, c'est un site préférentiel pour ces épanchements.
- Le coude : Similaire au genou, une chute sur le coude peut provoquer un décollement.
- Le mollet : Comme l'exemple de la patiente avec la tuméfaction sur la face antérieure de la jambe droite.
- Le dos et les régions lombaires : Les traumatismes au niveau du tronc peuvent également entraîner ce type de lésion.
La spécificité de ces localisations réside dans la présence de plans de glissement importants entre la peau et les structures profondes, rendant ces zones plus susceptibles à la déchirure des tissus mous en cas de choc oblique ou tangentiel.
Diagnostic: Comment Identifier une Lésion de Morel-Lavallée ?
Le diagnostic du syndrome de Morel-Lavallée repose avant tout sur un examen clinique minutieux, complété par des examens d'imagerie médicale. L'historique du patient, notamment la présence d'un traumatisme récent (souvent passé inaperçu ou minimisé par le patient lui-même), est crucial. La présence d'une tuméfaction fluctuante, bien circonscrite et souvent indolore au stade chronique, orientera le médecin.

L'échographie est l'examen d'imagerie de premier choix pour diagnostiquer une lésion de Morel-Lavallée. Elle permet de visualiser facilement l'épanchement liquide, d'évaluer son volume, sa localisation précise et la présence éventuelle de lobules graisseux disséqués à l'intérieur de la collection. Son avantage réside dans sa rapidité, sa non-invasivité et son coût relativement faible. Au stade aigu, elle montrera un véritable hématome, tandis qu'au stade chronique, elle pourra révéler une coque fibreuse autour de la collection.
L'Imagerie par Résonance Magnétique (IRM) est également très performante pour visualiser ces épanchements et caractériser la nature du contenu (sang, lymphe, graisse) ainsi que l'état des tissus environnants. Elle est particulièrement utile pour évaluer l'étendue de la lésion et pour distinguer le syndrome de Morel-Lavallée d'autres affections sous-cutanées post-traumatiques ou néoplasiques, comme les bursites ou certains sarcomes des tissus mous. Cependant, il est important de noter que l'IRM n'est pas considérée comme plus performante que l'échographie pour le diagnostic initial et doit être réservée aux cas complexes ou pour une planification chirurgicale plus détaillée.
Options de Traitement: Une Prise en Charge Adaptée
La prise en charge du syndrome de Morel-Lavallée est complexe et dépend principalement du stade de la lésion (aiguë ou chronique), de son volume, de sa localisation et de la présence de complications, notamment l'infection. L'objectif est de vider la collection et de permettre aux tissus de se réadhérer.
Traitement des Lésions Aiguës
Pour les lésions aiguës, c'est-à-dire celles détectées peu de temps après le traumatisme et sans fracture sous-jacente ou avec une fracture fermée, un traitement conservateur est souvent tenté en première intention.
- Compression : L'application d'une bande de compression sur la zone affectée vise à limiter l'accumulation de liquide et à favoriser la réadhésion des tissus.
- Aspiration (ou Ponction) : Si la compression seule ne suffit pas, des ponctions percutanées (drainage à l'aide d'une aiguille) peuvent être effectuées. Ces ponctions sont souvent régulières et itératives, parfois pendant plusieurs semaines, pour vider la collection. Cependant, comme le montre le cas clinique mentionné, elles ne sont pas toujours efficaces et la collection peut systématiquement récidiver.
- Sclérothérapie : L'injection d'agents sclérosants dans la cavité après aspiration est une option pour les lésions qui ne se résolvent pas avec la compression ou le drainage seul. Ces agents provoquent une réaction inflammatoire contrôlée qui favorise la fermeture de la cavité.
- Débridement Ouvert : Si la lésion initiale est associée à une fracture ouverte sous-jacente, ou si les traitements conservateurs échouent, un débridement ouvert (nettoyage chirurgical pour retirer les tissus abîmés) est indiqué.
Traitement des Lésions Chroniques
Les lésions de Morel-Lavallée qui persistent pendant des mois ou qui récidivent malgré les traitements initiaux sont considérées comme chroniques. Elles sont souvent entourées d'une pseudo-capsule fibreuse, rendant les simples aspirations moins efficaces.
- Drainage Percutané avec Sclérothérapie : C'est souvent la première ligne de traitement pour les lésions chroniques. La sclérothérapie est particulièrement importante ici, car le traitement des lésions chroniques sans sclérothérapie peut entraîner un hématome postopératoire récurrent et un risque élevé d'infection secondaire.
- Débridement Chirurgical et Fermeture Primaire : Pour les lésions persistantes qui ne répondent pas aux approches moins invasives, une intervention chirurgicale est nécessaire. Cela implique un drainage chirurgical, un parage (retrait des tissus nécrosés et abîmés) et une fermeture primaire de la plaie, souvent associée à une thérapie compressive et potentiellement des sclérothérapies répétées.
- Drainage Ouvert et Fermeture Secondaire : Si les traitements précédents échouent ou si la lésion est infectée, un drainage ouvert peut être nécessaire, suivi d'une fermeture secondaire (laissant la plaie ouverte pour qu'elle guérisse d'elle-même ou par une intervention ultérieure).
Prise en Charge des Lésions Infectées
L'infection est une complication grave nécessitant une prise en charge agressive. Comme dans l'exemple de la patiente ayant développé une cellulite infectieuse avec dermohypodermite nécrosante :
- Antibiothérapie Intra-Veineuse : Un traitement antibiotique puissant par voie intraveineuse est mis en place rapidement pour combattre l'infection bactérienne.
- Drainage et Débridement Chirurgical : Une intervention chirurgicale d'urgence est souvent nécessaire pour drainer la collection purulente, débrider et parer les tissus nécrosés afin d'assainir le foyer infectieux.
- Greffe de Peau et Reconstruction : Dans les cas les plus graves, notamment avec des lacérations périnéales, des débridements répétés, un drainage sous vide, des greffes de peau et des reconstructions peuvent être requis, en raison d'une morbidité et d'une mortalité plus élevées.
Agents Sclérosants Couramment Utilisés
Plusieurs substances peuvent être utilisées comme agents sclérosants pour favoriser l'adhésion des tissus et la fermeture de la cavité. Parmi elles :
- Doxycycline
- Érythromycine
- Alcool
- Bléomycine
- Tétracycline
- Talc
- Colle synthétique (avec des résultats satisfaisants rapportés)
Ces agents sont choisis par le médecin en fonction de la situation clinique et de l'expérience du praticien.
Tableau Comparatif: Traitements Aigus vs. Chroniques
| Caractéristique | Lésions Aiguës | Lésions Chroniques |
|---|---|---|
| Délai d'apparition | Peu de temps après le traumatisme | Persistantes ou récidivantes après des semaines/mois |
| Présence de capsule | Rarement capsulée | Souvent entourée d'une pseudo-capsule fibreuse |
| Première intention | Compression, aspiration (ponctions), sclérothérapie | Drainage percutané avec sclérothérapie |
| Échec du traitement conservateur | Débridement ouvert (si fracture ouverte ou échec du drainage) | Débridement chirurgical, fermeture primaire, thérapie compressive |
| Risque de récidive sans sclérothérapie | Moins élevé | Élevé, surtout sans sclérothérapie |
| Objectif principal | Réabsorption rapide, prévention de la chronicité | Élimination de la collection persistante, prévention de l'infection |
Complications Potentielles et Prévention
Le syndrome de Morel-Lavallée, s'il n'est pas traité correctement ou si la prise en charge initiale échoue, peut entraîner plusieurs complications. La plus fréquente est la récidive de la collection liquide, même après de multiples ponctions. La formation d'une capsule fibreuse autour de l'épanchement rend la récidive encore plus probable, car cette coque empêche les tissus de se ré-adhérer naturellement.
L'infection est la complication la plus redoutable. Toute procédure invasive, comme les ponctions répétées, augmente le risque d'introduire des bactéries dans la collection stérile. Une fois infectée, la lésion peut évoluer vers une cellulite grave, une dermohypodermite nécrosante, voire une septicémie, nécessitant une hospitalisation et une intervention chirurgicale d'urgence avec une antibiothérapie lourde.

La prévention du syndrome de Morel-Lavallée est difficile car il est lié à un traumatisme imprévisible. Cependant, une reconnaissance précoce des symptômes après un choc et une consultation médicale rapide peuvent aider à limiter l'évolution de la collection et à choisir le traitement le plus approprié avant qu'elle ne devienne chronique ou infectée. Une bonne hygiène et une technique stérile rigoureuse lors des procédures d'aspiration sont également essentielles pour minimiser le risque d'infection iatrogène.
Foire Aux Questions (FAQ) sur le Syndrome de Morel-Lavallée
Q1: Le syndrome de Morel-Lavallée est-il toujours douloureux ?
Non, pas nécessairement. Au stade aigu, la tuméfaction peut être douloureuse. Cependant, à la phase chronique, la lésion peut se présenter comme une masse compressible indolore, ce qui peut parfois retarder le diagnostic.
Q2: Puis-je traiter un syndrome de Morel-Lavallée à la maison ?
Non. Le syndrome de Morel-Lavallée est une lésion complexe nécessitant un diagnostic médical précis et une prise en charge professionnelle. Tenter de le traiter soi-même pourrait entraîner des complications graves comme l'infection.
Q3: L'échographie est-elle suffisante pour le diagnostic ?
Oui, l'échographie est généralement l'examen d'imagerie de premier choix et est très efficace pour diagnostiquer un syndrome de Morel-Lavallée, évaluer sa taille et sa localisation. L'IRM est utilisée pour des cas plus complexes ou pour une planification chirurgicale détaillée, mais n'est pas "plus performante" pour le diagnostic initial.
Q4: Pourquoi la sclérothérapie est-elle utilisée ?
La sclérothérapie consiste à injecter une substance qui provoque une inflammation contrôlée à l'intérieur de la collection. Cette inflammation aide les parois de la cavité à adhérer et à se refermer, réduisant ainsi le risque de récidive du liquide.
Q5: Quel est le risque d'infection ?
Le risque d'infection existe, surtout en cas de ponctions répétées ou si la lésion est chronique. Une infection peut entraîner des symptômes graves (fièvre, douleur intense, frissons) et nécessite une prise en charge médicale et chirurgicale urgente avec des antibiotiques.
Q6: Combien de temps faut-il pour guérir un syndrome de Morel-Lavallée ?
Le temps de guérison varie considérablement. Certaines lésions peuvent disparaître spontanément, tandis que d'autres peuvent persister pendant des mois et nécessiter des traitements répétés, voire une intervention chirurgicale, surtout si elles sont chroniques ou infectées.
Conclusion
Le syndrome de Morel-Lavallée est une lésion post-traumatique qui, bien que rare, peut avoir des conséquences significatives sur la qualité de vie si elle n'est pas correctement identifiée et traitée. Caractérisé par une collection liquide sous-cutanée résultant d'un décollement par cisaillement des tissus, il nécessite une approche diagnostique et thérapeutique rigoureuse. Qu'il s'agisse de ponctions répétées, de sclérothérapie ou d'une intervention chirurgicale, la prise en charge doit être adaptée à la spécificité de chaque cas, en tenant compte de la phase de la lésion et du risque d'infection. Une consultation rapide après un traumatisme et un dialogue ouvert avec votre médecin sont les clés pour une gestion efficace de ce syndrome et pour optimiser les chances de récupération complète. N'hésitez jamais à consulter un professionnel de santé si vous suspectez la présence d'une telle lésion après un choc, afin d'éviter les complications et de retrouver au plus vite votre confort et votre mobilité.
Si tu souhaites découvrir d'autres articles similaires à Le Syndrome de Morel-Lavallée: Guide Complet, tu peux visiter la catégorie Santé.
