08/03/2025
La névralgie pudendale, également connue sous les noms de pudendalgie ou algie pudendale, est une condition douloureuse chronique qui affecte la région du périnée. Cette affliction, souvent débilitante, se manifeste par des douleurs intenses et persistantes localisées au niveau du bassin et du périnée, pouvant profondément altérer la qualité de vie des personnes qui en souffrent. Pour certains patients, cette douleur s'est installée depuis de nombreuses années, rendant la quête de soulagement d'autant plus pressante. Bien que les traitements soient souvent complexes et pas toujours efficaces, des approches comme l'ostéopathie offrent des solutions prometteuses pour agir sur cette névralgie et améliorer le confort au quotidien.
- Nerf Pudendal et Nerf Honteux: Une Question de Terminologie
- Symptômes Caractéristiques d'une Atteinte du Nerf Pudendal
- Diagnostic de la Névralgie Pudendale: Un Cheminement Complexe
- Stratégies de Traitement de la Névralgie Pudendale
- Comment Soulager le Nerf Pudendal au Quotidien ?
- Questions Fréquentes sur la Névralgie Pudendale
- La névralgie pudendale est-elle une maladie rare ?
- Le cyclisme est-il toujours la cause de la névralgie pudendale ?
- Peut-on avoir des troubles urinaires ou sexuels avec une névralgie pudendale ?
- L'électromyographie (EMG) est-elle utile pour le diagnostic ?
- La douleur de la névralgie pudendale est-elle toujours unilatérale ?
- Quels sont les résultats de la chirurgie de décompression ?
Nerf Pudendal et Nerf Honteux: Une Question de Terminologie
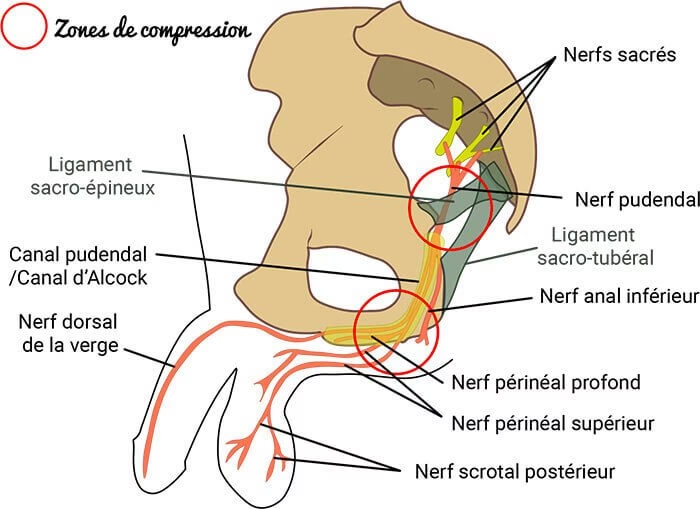
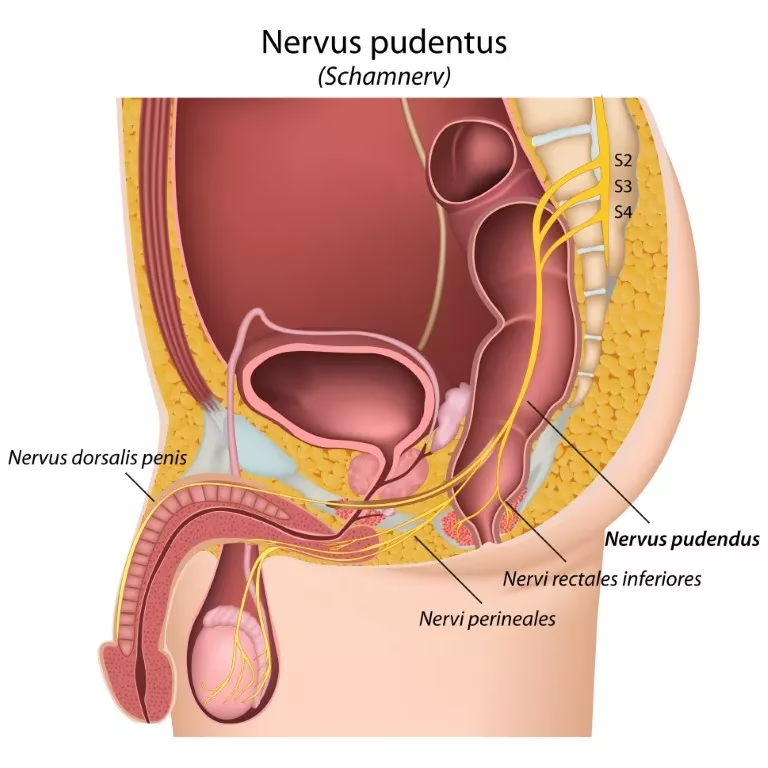
Il est essentiel de clarifier une distinction terminologique qui peut prêter à confusion: le « nerf honteux » est simplement l'ancienne appellation du « nerf pudendal ». Il n'y a donc aucune différence anatomique ou fonctionnelle entre les deux. Le nerf pudendal est un nerf crucial, formé de fibres issues des 2e, 3e et 4e racines sacrées (S2, S3, S4). Son parcours est complexe: il quitte le bassin par la grande échancrure sciatique, puis pénètre la fosse ischio-rectale par la petite échancrure sciatique, avant de cheminer à travers le canal d'Alcock. Ce canal est un dédoublement de l'aponévrose qui recouvre la face interne du muscle obturateur interne. C'est le long de ce trajet que le nerf pudendal peut être sujet à une compression, un étirement ou une irritation à trois niveaux principaux :
- Dans le canal, sous le muscle piriforme.
- Dans la pince ligamentaire postérieure, formée par le ligament sacro-épineux et le ligament sacro-tubéral.
- Enfin, dans le canal d'Alcock lui-même.
Sa proximité avec des muscles comme le piriforme et l'obturateur interne, ainsi qu'avec les ligaments s'insérant sur la tubérosité ischiatique, le rend vulnérable aux pathologies myofasciales de voisinage. Le nerf pudendal est un nerf mixte, ce qui signifie qu'il contient à la fois des contingents sensitifs et moteurs. Sa composante sensitive innerve des zones clés telles que la région anale, la région vulvovaginale (incluant le clitoris et le pénis), et la peau du scrotum (mais pas les testicules). Sa composante motrice participe à la fonction du sphincter anal externe et des muscles ischio et bulbo-caverneux, jouant ainsi un rôle dans la motricité anale, l'érection et l'éjaculation.
Symptômes Caractéristiques d'une Atteinte du Nerf Pudendal
La névralgie pudendale se manifeste par un tableau douloureux de type neuropathique. Les patients décrivent souvent une sensation de brûlure, parfois accompagnée d'une gêne, d'un engourdissement périnéal, d'une sensation de corps étranger profond ou d'une pesanteur interne. Une intolérance cutanée au contact (par exemple, avec les sous-vêtements) peut également être présente. La topographie de la douleur est un critère diagnostique essentiel: elle doit correspondre précisément au territoire innervé par le nerf pudendal, c'est-à-dire la région anale, vulvovaginale (clitoris, pénis) et la peau du scrotum. Une prédominance unilatérale de la douleur est souvent évocatrice, bien que la douleur puisse légèrement déborder du territoire principal. Une douleur fessière pure, par exemple, orienterait plutôt vers un conflit myofascial impliquant les muscles obturateur interne ou piriforme.
Le rythme de la douleur est également crucial: bien qu'elle puisse être permanente d'emblée, elle est plus fréquemment d'installation progressive, intermittente au début et variable d'un jour à l'autre. Un caractère distinctif est son aggravation au cours de la journée, sa sédation la nuit et l'absence de manifestations paroxystiques aiguës. Un élément essentiel et distinctif de cette névralgie est son aggravation et/ou son déclenchement par la position assise. Typiquement, les sièges mous, qui exercent une pression sur les tissus du périnée, exacerbent la douleur. En revanche, la station assise sur le siège des toilettes (fesses dans le vide) est généralement non douloureuse. La douleur peut aussi être déclenchée par la miction, les rapports sexuels ou la défécation (souvent avec un intervalle libre), et elle peut être associée à des signes fonctionnels urinaires.
Diagnostic de la Névralgie Pudendale: Un Cheminement Complexe
Le diagnostic de la névralgie pudendale est avant tout un diagnostic d'élimination, reposant sur un faisceau d'éléments sémiologiques. L'examen clinique est souvent strictement normal, à l'exception d'une douleur inconstante à la pression de la face interne de la tubérosité ischiatique lors du toucher rectal. Il n'y a généralement pas de déficit sensitif ou moteur, ni d'anomalie visible à l'inspection ou la palpation. L'absence de ces déficits peut s'expliquer par une compression partielle du nerf ou par la compensation par d'autres nerfs voisins.
Les critères de Nantes sont un ensemble de caractéristiques cliniques définies par un comité d'experts pour orienter le diagnostic de névralgie pudendale :
- Topographie pudendale: la douleur doit être localisée dans le territoire du nerf.
- Positionnelle: déclenchée ou aggravée par la position assise.
- Diurne: la douleur est présente le jour et soulagée la nuit, ne réveillant pas le patient.
- Absence de déficit sensitif ou moteur objectif.
- Réponse positive au bloc anesthésique du nerf pudendal: la douleur doit être soulagée d'au moins 50% après l'infiltration.
Des critères d'exclusion sont également définis pour éliminer d'autres causes de douleur, comme une douleur purement coccygienne, fessière ou hypogastrique, une douleur exclusivement paroxystique ou prurigineuse, ou la présence d'anomalies organiques pouvant expliquer les symptômes.
Le Test d'Infiltration Diagnostique
Le bloc pudendal anesthésique est un test diagnostique clé. Il implique l'injection de lidocaïne (anesthésique local) dans le canal d'Alcock et au niveau de l'épine ischiatique. La réponse doit être immédiate, avec une réduction significative de la douleur. Pour sensibiliser le test, il est recommandé de faire asseoir le patient immédiatement après l'infiltration. Bien que l'amélioration ne dure généralement que le temps d'action de l'anesthésique, une persistance de l'effet antalgique sur plusieurs mois est parfois observée. Il est important de noter que ce test n'est pas spécifique d'une compression, car il soulage toutes les douleurs du territoire pudendal, quelle qu'en soit la cause. Il peut également diffuser aux nerfs de voisinage ou aux muscles.
Diagnostics Différentiels et Névralgies Voisines
Étant un diagnostic d'exclusion, il est crucial d'éliminer d'autres pathologies :
- Pathologies proctologiques classiques: fissures anales, hémorroïdes, tumeurs.
- Autres douleurs périnéales non neuropathiques: coccygodynie (douleur au coccyx), proctalgie fugace (douleur paroxystique nocturne).
- Syndromes myofasciaux: inflammation des muscles obturateur interne ou piriforme, qui peuvent mimer la névralgie pudendale ou y être associés.
- Pathologies neurologiques non névralgiques: atteintes des racines sacrées ou de la queue de cheval (souvent avec déficits sensitifs/moteurs), sclérose en plaques.
Il existe également des « névralgies cousines » dont les symptômes peuvent se confondre avec ceux de la névralgie pudendale :
| Névralgie Voisine | Nerfs Impliqués | Symptômes Clés | Facteurs Aggravants |
|---|---|---|---|
| Syndrome du nerf ilio-inguinal / ilio-hypogastrique / génito-fémoral (Border Nerve Syndrome, Maigne) | Branches des racines T12-L1-L2 | Douleur neuropathique, hypo/hyperesthésie, paresthésies au pubis, cuisse supéro-interne, scrotum latéral, grande lèvre. | Marche, hyperextension de la hanche, Valsalva. |
| Atteinte du nerf cutané postérieur de la cuisse (nerf clunéal inférieur, branches périnéales) | Branches des racines S1-S2-S3 | Douleur fessière, face postérieure de la cuisse, région latéro-anale (plus externe que le pudendal), grande lèvre, scrotum latéral. | Station assise sur sièges durs. |
Stratégies de Traitement de la Névralgie Pudendale
Les traitements de la névralgie pudendale sont variés et souvent personnalisés, car ils ne sont pas toujours codifiés et peuvent être globalement décevants. Une approche multidisciplinaire est souvent nécessaire.
Traitements Non Interventionnels
Approches Non Médicamenteuses
Ces méthodes visent à soulager la douleur sans recourir à des médicaments ou à des procédures invasives. Elles sont souvent les premières à être proposées :
- Kinésithérapie et Ostéopathie: Ces thérapies manuelles sont précieuses. L'ostéopathie, en particulier, peut proposer des postures et des manipulations douces visant à relâcher les tensions autour du nerf pudendal, réduisant ainsi la compression et l'irritation. La kinésithérapie se concentre sur la rééducation des muscles du périnée et du bassin, ainsi que sur l'apprentissage de postures adaptées.
- Neurostimulation Transcutanée (TENS): L'application d'impulsions électriques de faible intensité sur la peau peut aider à bloquer les signaux de douleur.
- Techniques alternatives: L'hypnose, l'acupuncture et la méditation peuvent offrir un complément en aidant à gérer la perception de la douleur et à réduire le stress associé à la chronicité de l'affection.
Traitements Médicamenteux
Contrairement aux douleurs nociceptives, le traitement des douleurs neuropathiques ne suit pas une gradation d'intensité. La première ligne de traitement repose souvent sur des médicaments spécifiques :
- Antiépileptiques: Des substances comme la gabapentine (Neurontin®) sont souvent prescrites. Elles agissent sur les nerfs pour calmer les signaux douloureux anormaux. La posologie est augmentée progressivement jusqu'à une dose efficace.
- Antidépresseurs: Les antidépresseurs tricycliques (comme l'amitriptyline, Laroxyl®) ou les inhibiteurs de la recapture de la sérotonine et de la noradrénaline (comme la duloxétine, Cymbalta®) sont également des options. Ils sont utilisés à des doses plus faibles que celles requises pour traiter la dépression et agissent sur les voies de la douleur.
- Opioïdes et Tramadol: Leur niveau de recommandation en monothérapie est faible pour la névralgie pudendale.
En seconde ligne, des associations de ces médicaments peuvent être envisagées, bien que leur niveau de preuve ne soit pas toujours élevé.

Traitements Interventionnels
Lorsque les traitements non interventionnels ne suffisent pas, des approches plus invasives peuvent être considérées :
- Infiltrations: Principalement utilisées à des fins diagnostiques, les infiltrations (anesthésiques avec ou sans corticoïdes) peuvent offrir un soulagement temporaire. Leur efficacité à moyen et long terme est cependant limitée, avec une amélioration persistante chez un pourcentage modeste de patients.
- Décompression Chirurgicale: Cette intervention vise à libérer le nerf pudendal de la compression. Elle peut être réalisée par différentes voies (transfessière, transischio-rectale, transpérinéale, abdominale par cœlioscopie). Bien qu'elle puisse être plus efficace que le traitement médical chez les patients ayant un test d'infiltration positif, son indication reste débattue et elle est parfois considérée comme expérimentale.
- Radiofréquence: Cette technique vise à détruire les fibres sensitives du nerf par la chaleur. Elle est une alternative à la chirurgie, mais nécessite parfois des répétitions et peut potentiellement induire de nouveaux symptômes.
Il est important de souligner que la qualité méthodologique des études soutenant ces traitements est souvent modeste, et certains rapports suggèrent que les traitements non interventionnels pourraient avoir un bénéfice supérieur à la chirurgie dans certains cas. De plus, des organismes de santé considèrent encore l'infiltration, la décompression chirurgicale et la radiofréquence comme des approches expérimentales et en cours d'évaluation pour la névralgie pudendale.
Comment Soulager le Nerf Pudendal au Quotidien ?
Au-delà des traitements médicaux, des ajustements du mode de vie sont fondamentaux pour soulager la douleur du nerf pudendal. La règle d'or est de minimiser la pression sur le périnée :
- Restez actif et bougez modérément: La marche est souvent le meilleur allié. Elle permet de maintenir une activité physique sans exercer de pression directe sur le nerf.
- Évitez la position assise prolongée: Puisque la position assise est un facteur déclencheur majeur, il est préférable de privilégier la station debout ou allongée. Si s'asseoir est inévitable, utilisez des coussins spéciaux (en forme de beignet ou ergonomiques) qui permettent de décharger le poids du corps du périnée.
- Adaptez votre environnement: Au travail, envisagez un bureau debout. Pour les trajets en voiture, utilisez un coussin adapté.
- Exercices doux et ciblés: Des étirements des muscles du bassin et des fessiers (notamment le piriforme et l'obturateur interne) peuvent aider à relâcher les tensions qui pourraient comprimer le nerf. Votre kinésithérapeute ou ostéopathe pourra vous guider vers les exercices les plus appropriés.
- Gestion du stress: Le stress peut exacerber la douleur chronique. Des techniques de relaxation, de méditation ou de pleine conscience peuvent être bénéfiques.
- Hydratation et alimentation équilibrée: Maintenir un bon transit intestinal peut réduire la nécessité de pousser, ce qui pourrait irriter le nerf.
Questions Fréquentes sur la Névralgie Pudendale
Voici quelques-unes des questions les plus courantes concernant cette condition complexe :
La névralgie pudendale est-elle une maladie rare ?
Son incidence est estimée à environ 1 sur 100 000, mais elle est probablement sous-évaluée en raison de la difficulté du diagnostic. Elle touche majoritairement les femmes (environ 60%) et se manifeste généralement entre 50 et 70 ans.
Le cyclisme est-il toujours la cause de la névralgie pudendale ?
Bien que le cyclisme soit un facteur déclenchant classique en raison de la pression exercée sur le périnée, il n'explique qu'une minorité des cas. Souvent, aucun facteur déclenchant précis n'est identifié. Dans environ un tiers des cas, les patients associent le début de la douleur à un événement ponctuel comme une chirurgie ou une endoscopie, bien que l'atteinte directe du nerf pudendal lors de ces procédures soit rare.
Peut-on avoir des troubles urinaires ou sexuels avec une névralgie pudendale ?
Oui, des signes associés inconstants peuvent inclure des symptômes urinaires (pollakiurie, inconfort vésical), des troubles de l'érection ou de l'éjaculation chez l'homme, une augmentation de la douleur après les rapports sexuels, et plus rarement des troubles de la continence anale.
L'électromyographie (EMG) est-elle utile pour le diagnostic ?
L'exploration électromyographique périnéale n'est plus considérée comme un critère diagnostique majeur. Cet examen n'explore que les fibres motrices et s'est révélé peu sensible pour diagnostiquer la névralgie pudendale. De plus, il est souvent douloureux et mal toléré par les patients.
La douleur de la névralgie pudendale est-elle toujours unilatérale ?
La prédominance unilatérale de la douleur est souvent évocatrice d'une névralgie pudendale. Cependant, la douleur peut parfois être bilatérale ou déborder légèrement dans les territoires anatomiques voisins (fesses, face interne de la cuisse, région pubienne).
Quels sont les résultats de la chirurgie de décompression ?
Les résultats de la chirurgie de décompression sont variables et globalement modestes. Bien que des études aient montré une amélioration de la douleur chez certains patients, d'autres séries n'ont pas démontré de bénéfice significatif par rapport aux traitements non interventionnels. La chirurgie est souvent envisagée après l'échec des autres traitements et si le test d'infiltration est positif, mais elle reste une option dont le statut est encore considéré comme expérimental par certains organismes de santé.
En conclusion, la névralgie pudendale est un syndrome douloureux complexe qui fait partie des douleurs pelviennes chroniques. Son diagnostic est principalement clinique et repose sur l'élimination d'autres causes de douleur. Il est fréquent que cette névralgie soit intriquée avec d'autres mécanismes, tels que les conflits myofasciaux ou un terrain de douleur chronique. L'identification de ce syndrome, même si elle ne conduit pas toujours à un mécanisme physiopathologique clair ou à un traitement unique et très efficace, permet un dialogue plus aisé avec les patients dont la qualité de vie est altérée. Une prise en charge en équipe multidisciplinaire, impliquant des spécialistes de la douleur, des gynécologues, des proctologues, des psychologues et des thérapeutes manuels comme les ostéopathes, est essentielle pour explorer toutes les pistes thérapeutiques potentielles et offrir le meilleur soulagement possible.
Si tu souhaites découvrir d'autres articles similaires à Névralgie Pudendale: Comprendre et Apaiser, tu peux visiter la catégorie Santé.